Online first
Bieżący numer
Archiwum
O czasopiśmie
Polityka etyki publikacyjnej
System antyplagiatowy
Instrukcje dla Autorów
Instrukcje dla Recenzentów
Rada Redakcyjna
Komitet Redakcyjny
Recenzenci
Wszyscy recenzenci
2025
2024
2023
2022
2021
2020
2019
2018
2017
2016
Kontakt
Bazy indeksacyjne
Klauzula przetwarzania danych osobowych (RODO)
PRACA PRZEGLĄDOWA
Postępowanie żywieniowe w leczeniu otyłości u dzieci i młodzieży
1
Zakład Dietetyki Klinicznej, Uniwersytet Medyczny w Lublinie, Polska
2
Katedra Nauk o Zdrowiu i Fizjoterapii, Wydział Nauk o Zdrowiu, Uniwersytet Humanistyczno-Przyrodniczy im. Jana Długosza w Częstochowie, Polska
3
Centrum Medyczne MEDYK w Rzeszowie, Polska
Autor do korespondencji
Renata Monika Krzyszycha
Zakład Dietetyki Klinicznej, Uniwersytet Medyczny w Lublinie, ul. Chodźki 1, 20-093, Lublin, Polska
Zakład Dietetyki Klinicznej, Uniwersytet Medyczny w Lublinie, ul. Chodźki 1, 20-093, Lublin, Polska
Med Og Nauk Zdr. 2021;27(1):13-22
SŁOWA KLUCZOWE
DZIEDZINY
STRESZCZENIE
Wprowadzenie i cel:
Otyłość jest jednym z najczęstszych zaburzeń rozwoju fizycznego u dzieci i młodzieży, które powoduje wielorakie negatywne skutki somatyczne i psycho-społeczne. W pracy podjęto zadanie prezentacji stanu wiedzy na temat zasad postępowania żywieniowego w leczeniu otyłości dziecięcej, na podstawie analizy i syntezy krajowych i zagranicznych rekomendacji eksperckich. Wzrost ryzyka otyłości wśród osób w wieku rozwojowym uważa się za je-den z wiodących skutków pandemii COVID-19 dla zdrowia publicznego.
Opis stanu wiedzy:
Głównym celem leczenia otyłości u dzieci i młodzieży jest zapobieganie i leczenie powikłań otyłości, z uwzględnieniem zaburzeń metabolicznych, a także poprawa jakości życia chorych. Największą skuteczność w leczeniu wykazują interwencje wielomodułowe, nastawione jednocześnie na kilka celów, z uwzględnieniem zmiany zachowań żywieniowych, redukcji aktywności sedenteryjnych, zwłaszcza tzw. czasu ekranowego, zwiększenia aktywności fizycznej oraz interwencji behawioralnych, wspierających zmiany w tych obszarach. Wdrażanie interwencji mających na celu zmianę stylu życia przez wykwalifikowanych dietetyków zwiększa ich skuteczność. W przypadku otyłości wtórnej terapia powinna uwzględniać leczenie choroby zasadniczej. Żywienie dziecka chorującego na otyłość powinno opierać się na diecie dobranej indywidualnie, dostarczającej wszystkich niezbędnych składników odżywczych w zależności od wieku, płci i stanu fizjologicznego. W przypadku chorych poniżej 12. roku życia interwencją należy obejmować całą rodzinę dziecka.
Podsumowanie:
Efektem leczenia otyłości u dzieci powinno być wypracowanie zachowań prozdrowotnych w zakresie żywienia i aktywności fizycznej oraz ich utrwalenie na całe dalsze życie dziecka
Otyłość jest jednym z najczęstszych zaburzeń rozwoju fizycznego u dzieci i młodzieży, które powoduje wielorakie negatywne skutki somatyczne i psycho-społeczne. W pracy podjęto zadanie prezentacji stanu wiedzy na temat zasad postępowania żywieniowego w leczeniu otyłości dziecięcej, na podstawie analizy i syntezy krajowych i zagranicznych rekomendacji eksperckich. Wzrost ryzyka otyłości wśród osób w wieku rozwojowym uważa się za je-den z wiodących skutków pandemii COVID-19 dla zdrowia publicznego.
Opis stanu wiedzy:
Głównym celem leczenia otyłości u dzieci i młodzieży jest zapobieganie i leczenie powikłań otyłości, z uwzględnieniem zaburzeń metabolicznych, a także poprawa jakości życia chorych. Największą skuteczność w leczeniu wykazują interwencje wielomodułowe, nastawione jednocześnie na kilka celów, z uwzględnieniem zmiany zachowań żywieniowych, redukcji aktywności sedenteryjnych, zwłaszcza tzw. czasu ekranowego, zwiększenia aktywności fizycznej oraz interwencji behawioralnych, wspierających zmiany w tych obszarach. Wdrażanie interwencji mających na celu zmianę stylu życia przez wykwalifikowanych dietetyków zwiększa ich skuteczność. W przypadku otyłości wtórnej terapia powinna uwzględniać leczenie choroby zasadniczej. Żywienie dziecka chorującego na otyłość powinno opierać się na diecie dobranej indywidualnie, dostarczającej wszystkich niezbędnych składników odżywczych w zależności od wieku, płci i stanu fizjologicznego. W przypadku chorych poniżej 12. roku życia interwencją należy obejmować całą rodzinę dziecka.
Podsumowanie:
Efektem leczenia otyłości u dzieci powinno być wypracowanie zachowań prozdrowotnych w zakresie żywienia i aktywności fizycznej oraz ich utrwalenie na całe dalsze życie dziecka
Introduction and objective:
Obesity is one of the most frequent developmental disorders in children and adolescents, which involves multiple somatic and psychosocial consequences. The aim of the study was systematization of the state of knowledge concerning the principles of nutritional intervention in the treatment of child obesity, based on the analysis and synthesis of recommendations by Polish and international experts. An increase in the risk of obesity in children is regarded as one of the main COVID-19 pandemic challenges for public health.
Abbreviated description of the state of knowledge:
The main goal of treatment of obesity in children and adolescents is prevention and treatment of obesity complications, including metabolic disorders, and improvement of patients’ quality of life. The most effective are multi-module interventions geared towards several objectives at the same time, taking into account the change in nutrition behaviours, reduction of sedentary activities, especially ‘screen time’, increased physical activity and behavioural interventions supporting changes in these areas. The implementation of interventions aimed at changing life style by qualified dietitians enhances their efficacy. In the case of secondary obesity, the therapy should consider the treatment of the underlying medical condition. The nutrition of children with the diagnosis of obesity should be based on an individually tailored nutrition intervention that provides all necessary nutritional components, depending on age, gender and physiological condition. In patients below the age of 12 years, the intervention should cover the child’s whole family.
Summary:
The result of obesity treatment in children should be the development of pro-health behaviours in the sphere of nutrition and physical activity, and their implementation throughout the whole lifespan.
Obesity is one of the most frequent developmental disorders in children and adolescents, which involves multiple somatic and psychosocial consequences. The aim of the study was systematization of the state of knowledge concerning the principles of nutritional intervention in the treatment of child obesity, based on the analysis and synthesis of recommendations by Polish and international experts. An increase in the risk of obesity in children is regarded as one of the main COVID-19 pandemic challenges for public health.
Abbreviated description of the state of knowledge:
The main goal of treatment of obesity in children and adolescents is prevention and treatment of obesity complications, including metabolic disorders, and improvement of patients’ quality of life. The most effective are multi-module interventions geared towards several objectives at the same time, taking into account the change in nutrition behaviours, reduction of sedentary activities, especially ‘screen time’, increased physical activity and behavioural interventions supporting changes in these areas. The implementation of interventions aimed at changing life style by qualified dietitians enhances their efficacy. In the case of secondary obesity, the therapy should consider the treatment of the underlying medical condition. The nutrition of children with the diagnosis of obesity should be based on an individually tailored nutrition intervention that provides all necessary nutritional components, depending on age, gender and physiological condition. In patients below the age of 12 years, the intervention should cover the child’s whole family.
Summary:
The result of obesity treatment in children should be the development of pro-health behaviours in the sphere of nutrition and physical activity, and their implementation throughout the whole lifespan.
Krzyszycha RM, Skrzypek M, Goral K, Szczygieł K, Kowal K, Pokarowski M, Momora A. Postępowanie żywieniowe w leczeniu otyłości u dzieci i młodzieży. Med Og Nauk Zdr. 2021; 27(1): 13–22. doi: 10.26444/monz/134654
REFERENCJE (51)
2.
Skrzypek M, Szczygieł K. Behawioralne i środowiskowe uwarunkowania otyłości. In: Skrzypek M, editor. Obesitologia w ujęciu interdyscyplinarnym. Lublin: Uniwersytet Medyczny; 2018. p. 37–46.
3.
Kalinowski P. Epidemiologia nadwagi i otyłości w populacji polskiej na tle sytuacji w wybranych krajach Europy i świata. In: Skrzypek M, editor. Obesitologia w ujęciu interdyscyplinarnym. Lublin: Uniwersytet Medyczny; 2018. p. 23–36.
4.
Beń-Skowronek I. Otyłość u dzieci i młodzieży – implikacje kliniczne, In: Skrzypek M, editor. Obesitologia w ujęciu interdyscyplinarnym. Lublin: Uniwersytet Medyczny; 2018. p. 89–107.
5.
Grzybowska-Szatkowska L. Otyłość w etiopatogenezie nowotworów. In: Skrzypek M, editor. Obesitologia w ujęciu interdyscyplinarnym. Lublin: Uniwersytet Medyczny; 2018. p. 117–126.
6.
Storz MA. The COVID-19 pandemic: an unprecedented tragedy in the battle against childhood obesity. Clin Exp Pediatr. 2020; 63(12): 477–482. https://doi.org/10.3345/cep.20....
7.
Cuschieri S, Grech S. COVID-19: a one-way ticket to a global childhood obesity crisis? J Diabetes Metab Disord. 2020; 6; 19(2): 1–4. https://doi.org/10.1007/s40200....
8.
Weker H, Barańska M, Riahi A, et al. Nutrition of infants and young children in Poland – PITNUTS 2016. Dev Period Med. 2017; 21(1): 13–28.
9.
Weker H, Socha P, Szajewska H. The Study Comprehensive evaluation of feeding practices in children aged 5 to 36 months – Polish Nationwide Study 2016. PITNUTS 2016. Warsaw 2017. www.fundacjanutricia.pl (access: 2020.12.02).
10.
Fijałkowska A, Oblacińska A, Stalmach M. Nadwaga i otyłość u pol-skich 8-latków w świetle uwarunkowań biologicznych, behawioralnych i społecznych. Raport z międzynarodowych badań WHO European Childhood Obesity Surveillance Initiative (COSI). http://www.imid.med.pl/ (access: 2020.12.10).
11.
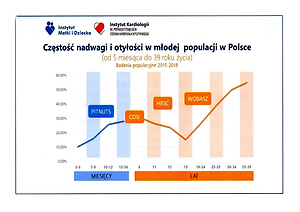
1-sza Wspólna Konferencja Instytutu Matki i Dziecka i Instytutu Kar-diologii im. Prymasa Tysiąclecia Stefana Kardynała Wyszyńskiego. Czy to już epidemia otyłości w Polsce? Dynamika nadwagi i otyłości w cyklu życia – wyniki polskich badań populacyjnych u dzieci, mło-dzieży i młodych dorosłych. Instytut Matki i Dziecka, Warszawa, 19.06.2018. Materiały konferencji. http://www.imid.med.pl/pl/aktu... (access: 2020.07.24).
12.
Garrido-Miguel M, Oliveira A, Cavero-Redondo I, et al. Prevalence of Overweight and Obesity among European Preschool Children: A Sy-stematic Review and Meta-Regression by Food Group Consumption, Nutrients 2019; 11(7): 1698. https://doi.org/10.3390/nu1107....
13.
Mazur J, Małkowska-Szkutnik A, editor. Zdrowie uczniów w 2018 roku na tle nowego modelu badań HBSC. Warszawa: Instytut Matki i Dziecka; 2018.
14.
Oblacińska A. Nadwaga i otyłość, In: Mazur J. editor. Zdrowie i za-chowania zdrowotne młodzieży szkolnej w Polsce na tle wybranych uwarunkowań socjodemograficznych. Wyniki badań HBSC 2014. War-szawa: Instytut Matki i Dziecka; 2015.
15.
Drygas W, Bielecki W, Kozakiewicz K, et al. Wieloośrodkowe Ogól-nopolskie Badanie Stanu Zdrowia Ludności – WOBASZ In: Kopeć G, Jankowski P, Pająk A, Drygas W, editor. Epidemiologia i prewencja chorób krążenia. Kraków: Medycyna Praktyczna; 2015.
16.
Zachurzok A, Malecka-Tendera E. Nadwaga i otyłość, In: Szajewska H, Horvath A, editor. Żywienie i leczenie żywieniowe dzieci i młodzieży. Kraków: Medycyna Praktyczna; 2017. p. 248–256.
17.
Woynarowska B, Palczewska I, Oblacińska A. Standardy WHO rozwoju fizycznego dzieci w wieku 0–5 lat. Siatki centylowe długości, wysokości i masy ciała, wskaźnika masy ciała BMI i obwodu głowy. Medycyna Wieku Rozwojowego. 2012; 16(3): 232–238.
18.
Kułaga Z, Różdżyńska-Świątkowska A, Grajda A, et al. Siatki centylowe dla oceny wzrastania i stanu odżywienia polskich dzieci i młodzieży od urodzenia do 18 roku życia. Standardy medyczne/pediatria. 2015; 12: 119–135.
19.
Mrukowicz J, Palczewska I, Krzyżaniak A, et al. Standardy i normy rozwoju, In: Szajewska H, Horvath A, editor. Żywienie i leczenie ży-wieniowe dzieci i młodzieży. Kraków: Medycyna Praktyczna; 2017. p. 419–500.
20.
Cuda SE, Censani M. Pediatric Obesity Algorithm: A Practical Appro-ach to Obesity Diagnosis and Management. Front Pediatr. 2019; 6: 431.
21.
Woynarowska B, Cieślik J, Kaczmarek M, et al. Rekomendacje dotyczące wykorzystania w Polsce standardów WHO rozwoju fizycznego dzieci w wieku 0–5 lat. Pediatria po dyplomie. 2011; 15(3): 81–82.
22.
Szajewska H. Wprowadzanie pokarmów uzupełniających. In: Szajewska H, Horvath A, editors. Żywienie i leczenie żywieniowe dzieci i młodzie-ży. Kraków: Wydawnictwo Medycyna Praktyczna; 2017. p. 167–194.
23.
Leonberg BL. Toddler and Preschooler Nutrition. In: Brown JE, Lech-tenberg E, Murtaugh MA, editors. Nutrition Through the Life Cycle. 2 017. p. 276 –27 7.
24.
Styne DM, Arslanian SA, Connor EL, et al. Pediatric Obesity-As-sessment, Treatment, and Prevention: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2017; 102(3): 709–757.
25.
Pfeiffle S, Pellegrino F, Kruseman M, et al. Current Recommendations for Nutritional Management of Overweight and Obesity In Children and Adolescents: A Structured Framework. Nutrients. 2019; 11(362): 1–11.
26.
Heyman MB, Abrams SA, Fruit Juice in Infants, Children, and Adole-scents: Current Recommendations. Pediatrics 2017; 139(6): 1–8.
27.
Horwath A, Szajewska H. Burza w szklance soku – komentarz do wy-tycznych Amerykańskiej Akademii Pediatrii. Standardy Medyczne/Pediatria. 2017; 14: 877–878.
28.
Guideline: Sugars intake for adults and children. Geneva: World Health Organization; 2015.
29.
Te Morenga L. Dietary sugars and body weight: systematic review and meta-analyses of randomised controlled trials and cohort studies. BMJ. 2012; 345: 1–25.
30.
Charzewska J, Wajszczyk B, Chwojnowska Z, et al. Spożycie sacharozy i grup produktów głównych jej źródeł w dietach dzieci i młodzieży. Żywienie Człowieka i Metabolizm. 2013; 40(3).
31.
Newens KJ, Walton J. A review of sugar consumption from nationally representative dietary surveys across the world. J Hum Nutr Diet. 2016; 29: 225–240.
32.
Karney A, Oblacińska A, Kluba L, et al. Otyłość u dzieci i młodzieży. Poradnik dla rodziców dzieci w wieku od 4 do 18 lat. Fundacja Instytutu Matki i Dziecka. Źródło: https://imid.med.pl... (dostęp 2020.12.10).
33.
Colquitt JL, Loveman E, O’Malley C, et al. Diet, physical activity, and behavioural interventions for the treatment of overweight or obesity in preschool children up to the age of 6 years. Cochrane Database Syst Rev. 2016; 3: CD012105.
34.
Mead E, Brown T, Rees K, et al. Diet, physical activity and behavioural interventions for the treatment of overweight or obese children from the age of 6 to 11 years. Cochrane Database Syst Rev. 2017; 6: CD012651.
35.
Al-Khudairy L, Loveman E, Colquitt JL, et al. Diet, physical activity and beahavioural interventions for the treatment of overweight or obese adolescents aged 12 to 17 years. Cochrane Database Syst Rev. 2017; 6: CD012691.
36.
Michaelsen KF, Weaver L, Branca F, et al. Feeding and nutrition of infants and young children. Guidelines for the WHO European Region, 2003. https://www.euro.who.int/... (dostęp 2020.12.10).
37.
Szajewska H, Horvath A, Rybak A, Socha P, Karmienie piersią. Stano-wisko Polskiego Towarzystwa Gastroenterologii, Hepatologii i Żywienia Dzieci. Standardy Medyczne/Pediatria 2016; 13: 9–24.
38.
Patro-Gołąb B, Zalewski B, Socha P. Programowanie metaboliczne. In: Szajewska H, Horvath A, editor. Żywienie i leczenie żywieniowe dzieci i młodzieży. Kraków: Medycyna Praktyczna; 2017. p. 3–6.
39.
Leonberg BL. Child and Preadolescent Nutrition. In: Brown JE, Lech-tenberg E, Murtaugh MA, editors. Nutrition Through the Life Cycle. 2017: 305–318.
40.
Barlow SE. Expert Committee. Expert committee recommendations regarding the prevention, assessment, and treatment of child and ad-olescent overweight and obesity: summary report. Pediatrics. 2007; 120 Suppl 4: 164–192. https://doi.org/10.1542/peds.2..
41.
Kumar S, Kelly AS. Review of Childhood Obesity. Mayo Clinic Pro-ceedings 2017; 92(2): 251–265.
42.
Spear BA, Barlow SE, Ervin C, et al. Recommendations for treatment of child and adolescent overweight and obesity. Pediatrics. 2007; 120(suppl 4): 254-S288.
43.
Ronald E Kleinman. American Academy of Pediatrics. Committee on Nutrition: Pediatric nutrition handbook 6th ed. American Academy of Pediatrics, 2009.
44.
Rajjo T, Mohammed K, Alsawas M, et al. Treatment of Pediatric Obe-sity: An Umbrella Systematic Review. J Clin Endocrinol Metab. 2017; 102(3): 763 –775.
45.
Altman M, Wilfley DE. Evidence Update on the Treatment of Over-weight and Obesity in Children and Adolescents. J Clin Child Adolesc Psychol. 2015; 44(4): 521–537.
46.
Frelut ML, Filippo GD. Farmakoterapia otyłości u dzieci i młodzieży. The ECOG’s eBook on Child and Adolescent Obesity. ebook.ecog--obesity.eu (access: 2020.09.07).
47.
Wickham EP, DeBoer M. Evaluation and Treatment of Severe Obesity In Childhood. Clin Pediatr. 2015; 54(10): 929–940.
48.
Axon E, Atkinson G, Richter B, et al. Drug interventions for the tre-atment of obesity in children and adolescents. Cochrane Database of Systematic Reviews 2016; 11: CD012436.
49.
Budzyński A, Major P, Głuszek S, et al. Polskie rekomendacje w zakresie chirurgii bariatrycznej i metabolicznej. Medycyna Praktyczna – Chi-rurgia 2016; 6: 13–25.
50.
Ells LJ, Mead E, Atkinson G, Corpeleijn E, et al. Surgery for the treat-ment of obesity in children and adolescents. Cochrane Database Syst Rev. 2015; 6: CD011740.
51.
Pratt JSA, Browne A, Browne NT, et al. ASMBS pediatric metabolic and bariatric surgery guidelines. Surg Obes Relat Dis. 2018; 14(7): 882–901.
Udostępnij
ARTYKUŁ POWIĄZANY
Przetwarzamy dane osobowe zbierane podczas odwiedzania serwisu. Realizacja funkcji pozyskiwania informacji o użytkownikach i ich zachowaniu odbywa się poprzez dobrowolnie wprowadzone w formularzach informacje oraz zapisywanie w urządzeniach końcowych plików cookies (tzw. ciasteczka). Dane, w tym pliki cookies, wykorzystywane są w celu realizacji usług, zapewnienia wygodnego korzystania ze strony oraz w celu monitorowania ruchu zgodnie z Polityką prywatności. Dane są także zbierane i przetwarzane przez narzędzie Google Analytics (więcej).
Możesz zmienić ustawienia cookies w swojej przeglądarce. Ograniczenie stosowania plików cookies w konfiguracji przeglądarki może wpłynąć na niektóre funkcjonalności dostępne na stronie.
Możesz zmienić ustawienia cookies w swojej przeglądarce. Ograniczenie stosowania plików cookies w konfiguracji przeglądarki może wpłynąć na niektóre funkcjonalności dostępne na stronie.